Politique Santé Classes sociales
L’accessibilité géographique aux soins dentaires
La question du conventionnement des soins
27 juin 2022 ,
Cette analyse s’intègre dans une série de 3 articles consacrés à l’accessibilité géographique aux soins dentaires conventionnés ; il s’agit ici du premier. Une version plus complète de cette analyse est disponible au format PDF au bas de la page.
Les soins dentaires offrent un angle intéressant pour aborder la thématique des inégalités face aux soins de santé. D’abord, ils sont communs et concernent l’ensemble de la population, quels que soient le sexe, l’âge ou le profil sociologique. Ensuite, les implications des problèmes dentaires ne se limitent pas au plan sanitaire et s’étendent à la vie sociale au sens large. Les dents sont une interface importante dans la relation aux autres, et une mauvaise santé dentaire peut se transformer assez rapidement en stigmate social. Enfin, la santé dentaire est un domaine dans lequel se marquent fortement les inégalités sociales [1]. D’une part la pauvreté est associée à une moins bonne santé dentaire [2], d’autre part le coût des soins peut les rendre difficilement accessibles.

La dernière enquête de santé menée par Sciensano en 2018 indique ainsi que 5,7 % des ménages disent avoir, au cours des 12 derniers mois, reporté des soins dentaires pour raison financière [3]. C’est, parmi toutes les catégories de soins étudiées, la plus grande fréquence de report observée. La dimension inégalitaire de ce report apparaît très clairement lorsque l’on observe sa variation selon la catégorie de revenu des ménages : l’enquête montre que, parmi les 20 % des ménages les plus pauvres, 10,4 % ont renoncé à des soins dentaires par manque de moyens contre 1,2 % seulement parmi les 20 % les plus riches – environ 10 fois moins. Les différentes enquêtes sur le sujet en Belgique montrent des résultats similaires [4], qui questionnent la capacité de notre système de protection sociale à donner accès à des soins dentaires aux personnes économiquement les plus fragiles.
Le conventionnement mis sous tension
Le conventionnement est l’un des mécanismes permettant de garantir l’accès au système de soins. Tous les deux ans, les dentistes et les organismes assureurs (les mutuelles) négocient les honoraires des dentistes dans l’accord dento-mutualiste [5]. Chaque dentiste qui adhère à l’accord doit respecter les prix qui y sont déterminés (le dentiste est alors dit « conventionné »), et ne peut demander de suppléments d’honoraires que pour certains soins bien particuliers. En fixant les prix, la convention garantit dès lors une certaine sécurité tarifaire [6] et un minimum d’accessibilité financière aux patients.
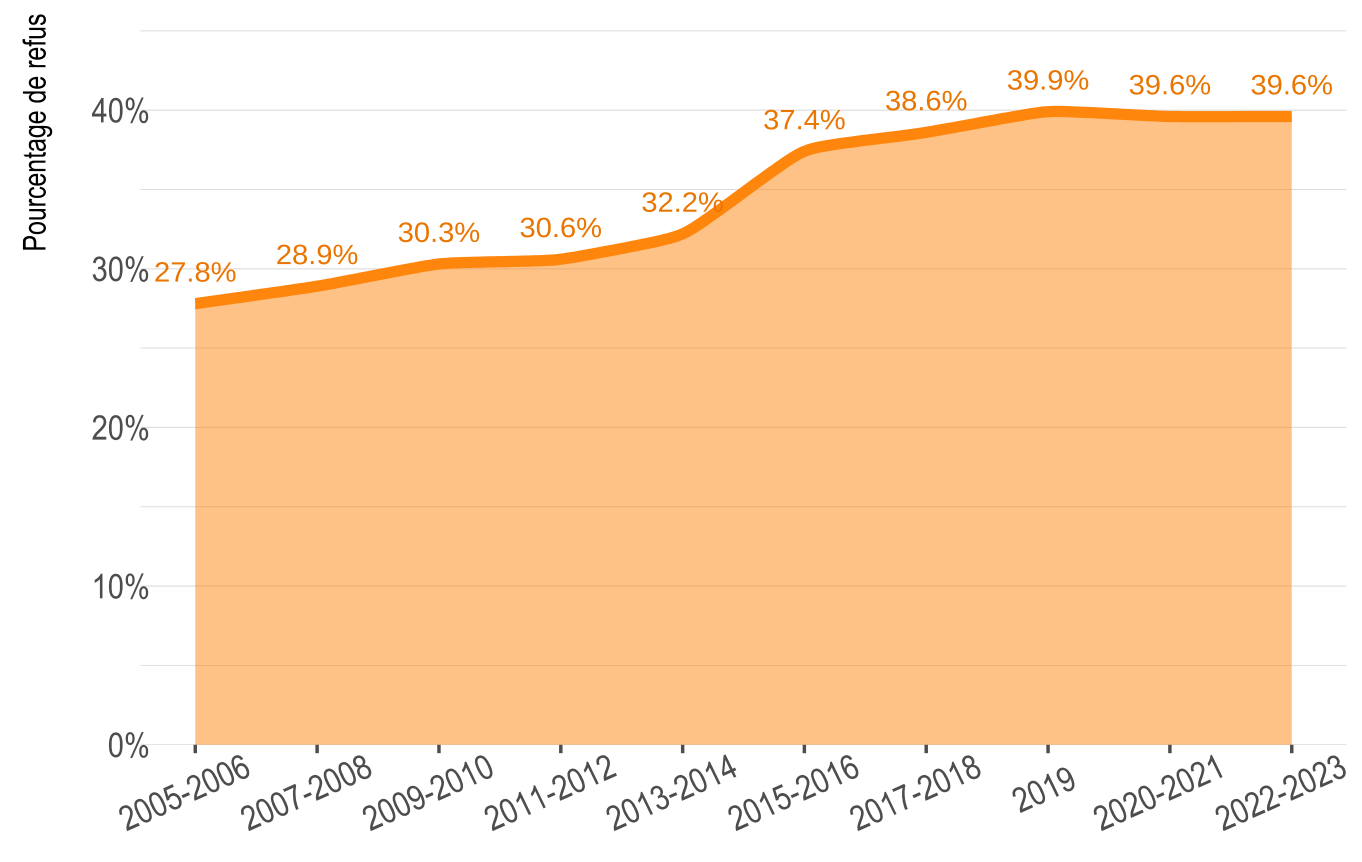
Ce mécanisme est cependant fragile : il prend place dans un système de soins dentaires organisé autour de la figure du dentiste libéral, qui valorise fortement la liberté professionnelle (notamment de déterminer librement ses honoraires) et qui par ailleurs doit rentabiliser l’investissement financier que représente l’ouverture d’un cabinet privé. De ce fait, l’adhésion de la profession à la convention dento-mutualiste n’est pas acquise, comme le montre la part décroissante d’adhésion ces dernières années : alors que les dentistes n’étaient que 27,8 % à refuser la convention en 2005-2006, ils sont 39,6 % en 2022-2023 (voir la figure 1).
Un dentiste qui refuse d’adhérer à l’accord dento-mutualiste (il est alors dit « non conventionné ») est entièrement libre de déterminer ses honoraires, quels que soient les prix fixés dans la convention dento-mutualiste. Entre ces deux situations, il existe une possibilité intermédiaire de conventionnement partiel (le dentiste est dit « partiellement conventionné »). Dans ce cas, le dentiste doit prester trois quarts de son activité selon des tarifs conventionnés, et peut facturer librement des suppléments d’honoraires pour le dernier quart.
Il faut noter que les chiffres affichés dans la figure 1 – issus de l’Institut national d’assurance maladie-invalidité (INAMI) – sur-estiment en réalité fortement le conventionnement des dentistes car ils intègrent tous les dentistes même lorsqu’ils ne sont plus en activité (ils peuvent être pensionnés ou travailler dans un autre secteur comme l’enseignement). L’agence intermutualiste (AIM), qui a mesuré le conventionnement des dentistes actifs en 2018, fait apparaître dans son étude à quel point la proportion de dentistes conventionnés diminue si l’on ne compte que les dentistes qui procurent réellement des soins dentaires : elle passe alors de 43 % de dentistes conventionnés à 29 % de dentistes conventionnés actifs [7].
Les dentistes sont donc faiblement conventionnés, et cette proportion diminue avec le temps. Cette situation a d’importantes conséquences financières. Solidaris a ainsi calculé pour l’année 2017 que le coût des soins dentaires à charge du patient (hors remboursement, donc) s’élève à 18 € en moyenne lorsque le dentiste est conventionné contre 36 € dans le cas contraire – soit le double [8]. Cet écart apparaît plus grand encore pour les patients les plus fragiles, puisqu’un bénéficiaire de l’intervention majorée (statut BIM [9]) paie 8 € en moyenne chez un conventionné, contre 25 €, le triple, chez un non conventionné.
Une telle différence de coût entre une consultation chez un dentiste conventionné et un dentiste non conventionné oriente les patients dans le choix de leurs prestataires de soins. En analysant les données de remboursement de soin des mutuelles et les informations sur les prestataires de soins fournies l’INAMI [10], on voit que les patients qui bénéficient du statut BIM (ce qui témoigne de revenus moindres) ou qui habitent un quartier pauvre ont effectivement une plus grande probabilité de consulter un dentiste conventionné. Ceci peut évidemment s’expliquer en partie par le fait que les dentistes accessibles dans les quartiers pauvres sont plus souvent conventionnés qu’ailleurs [11]. Mais cette explication n’est pas suffisante : la figure 2 montre en effet que, quel que soit le niveau du quartier (les quartiers pauvres sont à gauche, les quartiers riches à droite), les personnes au statut BIM (la ligne jaune) vont systématiquement plus souvent voir un dentiste conventionné que les autres patients (la ligne rouge). La plus faible disponibilité de dentistes conventionnés dans les quartiers riches mène tous leurs habitants, riches ou pauvres, à reporter une partie des soins vers un dentiste non conventionné (plus le quartier est riche, plus les lignes jaune et rouge descendent). Néanmoins, l’écart entre les deux lignes demeure le même, quel que soit le quartier (il s’élève à une dizaine de points de pourcentage), laissant penser que les plus démunis développent des pratiques de recherche de dentistes conventionnés. Il n’y a là rien d’étonnant vu le surcoût que représentent les tarifs non conventionnés. Encore faut-il que des soins conventionnés soient localement suffisamment accessibles.

Accessibilité géographique aux soins conventionnés
La faiblesse du conventionnement, qui s’aggrave ces dernières années, peut – on l’a vu – constituer un obstacle financier croissant à l’accès aux soins dentaires. Cette dimension financière des problèmes d’accessibilité aux soins se double d’une dimension géographique. Les dentistes conventionnés sont en effet très inégalement répartis sur le territoire, ce qui conduit à de grands écarts quant aux distances à parcourir pour rejoindre un lieu de soins. Au-delà de la dépense en temps, et des éventuelles difficultés de mobilité, ces déplacements ont eux-mêmes un coût (que ce soit celui du carburant ou du titre de transport). Et ce coût, qui vient s’ajouter à celui des soins, est a priori plus difficile à assumer par les ménages ayant le plus de difficultés financières [12].
La carte 1 ci-dessous reprend au niveau des quartiers [13] un indicateur d’accessibilité aux soins dentaires conventionnés que nous avons calculé, cartographié en 12 classes d’accessibilités décroissantes (du vert au rouge) pour toute la Belgique [14]. Plus la couleur est verte, plus les soins sont potentiellement accessibles à proximité du quartier, et inversement lorsque l’on va vers les couleurs rouges. Plus précisément, la couleur verte la plus foncée – entre 0 et 5 % – concerne les quartiers où vivent les 5 % de la population pour laquelle l’accessibilité géographique est la meilleure. Inversement le rouge le plus foncé indique les quartiers où vivent les 5 % de la population la plus éloignée des dentistes. Si le rouge foncé prend une telle importance sur la carte, c’est parce qu’elle concerne des espaces ruraux peu densément peuplés, ne regroupant que 5 % des patients. Entre ces extrêmes, la population est divisée selon des déciles (des tranches de 10 % des patients) selon leur accessibilité géographique aux soins dentaires.
Attardons-nous plus précisément sur cette carte, et tentons de voir ce qu’elle révèle. De manière schématique, elle nous permet de faire trois constats.
1) Le premier et le plus évident des constats est que l’accessibilité géographique aux soins dentaires conventionnés est très loin d’être homogène sur l’ensemble du territoire. La carte le fait apparaître de manière manifeste : les zones de meilleures accessibilités (en vert) s’observent généralement dans des quartiers urbains centraux, et les accessibilités apparaissent souvent très mauvaises (couleurs rouges) dans les espaces de faibles densités. À l’échelle des communes, l’accessibilité est presque toujours meilleure dans les communes les plus peuplées. C’est clairement le cas des 5 grandes villes (Bruxelles, Anvers, Gand, Liège et Charleroi), dont la couleur tend moins vers le rouge que les communes dans leur périphérie, où une partie non négligeable de la demande de soins peut être adressée aux services dentaires de la ville centrale. C’est aussi le cas de la plupart des villes régionales, depuis les plus peuplées (Bruges, Namur, Mons, Louvain…) jusqu’aux plus petites comme Verviers, Arlon Marche-en-Famenne, Ciney, Chimay, Nivelles, Ypres, Audenarde, Aarschot ou Tirlemont pour n’en citer que quelques-unes.
2) Le deuxième constat est que la question de l’accessibilité aux soins conventionnés est très loin de se réduire au problème des zones rurales peu densément peuplées. Le cas d’Anvers le montre spectaculairement : même si les accessibilités dans la plus grande ville de Flandre restent clairement meilleures que celles observées dans sa périphérie, elles sont étonnamment mauvaises non seulement si on les compare à d’autres villes, y compris bien plus petites, mais même par rapport à de nombreuses communes des Brabants flamand et wallon, du Limbourg ou de la Flandre orientale. Globalement, c’est presque toute la province d’Anvers qui présente une mauvaise offre de soins dentaires conventionnés (les couleurs tendent vers le rouge, même dans les zones urbanisées de grande densité), à tel point que les accessibilités d’une partie importante de la Campine anversoise apparaissent d’un niveau comparable à celles des communes les plus excentrées des Ardennes ou du Westhoek. Aussi spectaculaire soit-il, le cas d’Anvers n’est pas unique. Toujours en dehors des espaces ruraux de très faibles densités, de mauvaises accessibilités s’observent également dans une grande partie du Hainaut (y compris les villes, si on les compare à des villes de tailles similaires), ou encore dans une partie des communes du littoral, dans une ville comme Roulers, etc. À l’opposé, les communes des régions liégeoises et limbourgeoises présentent presque partout des accessibilités meilleures qu’attendu en fonction de leur position dans la hiérarchie urbaine (les couleurs tendent fortement vers le vert, même dans des zones éloignées des centres urbains) [15].
Le problème des mauvaises accessibilités aux soins conventionnés ne se réduit donc pas au cas des zones rurales de faibles densités (ni à celui des banlieues résidentielles). En réalité, une part non négligeable de la population située dans de mauvaises accessibilités réside en milieu urbain. Or, l’interprétation selon laquelle l’accessibilité est avant out un problème rural ou de faible densité est très fréquente. Cette observation nous amène nécessairement à faire un troisième constat.
3) Le troisième constat est que les déficits locaux de l’offre de soins conventionnés dépendent fortement de l’inégal taux de conventionnement des dentistes entre les différentes localités en Belgique. Si l’accessibilité à des prestataires conventionnés est faible dans presque toute la province d’Anvers (dont très clairement à Anvers même), ainsi que dans une partie des périphéries résidentielles aisées comme au sud-est de Bruxelles, c’est parce que les taux de conventionnement dans ces régions sont faibles [16]. La situation est inverse dans la région Liégeoise, où le taux de conventionnement est élevé.
Ce constat nous fait dire qu’il serait illusoire de s’attaquer aux déficits locaux de l’offre en soins conventionnés sur la base d’une analyse en termes de déserts médicaux, sans accorder une place centrale à la question du conventionnement des professionnels de santé en tant que telle.
Inégalités d’accès et inégalités sociales de santé
Le droit à la santé, notamment à l’accès aux services médicaux, fait partie des droits fondamentaux. Or, nous voyons que de fortes disparités spatiales existent dans l’accès aux soins dentaires en Belgique. Ainsi, même dans un espace géographique d’aussi faible étendue que le territoire belge, la concurrence et la liberté de choix du lieu d’installation ne permettent pas d’assurer une bonne homogénéité de l’accès géographique aux soins dentaires conventionnés. Nous avons vu que les déficits locaux de l’offre de soins conventionnés sont loin de se réduire aux espaces excentrés peu densément peuplés ; ils dépendent aussi fortement de l’inégal taux de conventionnement des dentistes entre les différentes localités en Belgique. Les fortes inégalités d’accès selon les zones de résidence mises en évidence dans nos analyses impliquent dès lors une inégalité entre les patients dont certains ne peuvent se faire soigner qu’au prix de déplacements parfois coûteux et difficiles, ou à des tarifs plus élevés auprès de dentistes non conventionnés.
En bout de course, ces inégalités d’accès aux soins donnent probablement lieu à des inégalités sociales de santé : l’analyse des pratiques de soins des patients montre en effet qu’une faible accessibilité géographique aux soins conventionnés génère un renoncement assez massif aux soins dentaires chez les plus pauvres, et a sans doute de ce fait un effet multiplicateur des inégalités en matière de santé dentaire. Ces aspects font l’objet des deux articles suivants consacrés à l’analyse des pratiques de soin face aux inégalités d’accès que nous avons mises ici en lumière.
Télécharger l’analyse plus détaillée (1/3)
Notes
[1] E. Pegon-Machat, D. Jourdan, S. Tubert-Jeannin (2018), Inégalités en santé orale : déterminants de l’accès à la prévention et aux soins en France, Santé Publique, n° 2, Vol. 30, pp. 243-251.
[2] CIE (2015), Système d’enregistrement et de surveillance de la santé bucco-dentaire de la population belge, 2012 – 2014, p. 54.
[3] Sciensano (2020), Enquête de santé 2018 : Accessibilité financière aux soins de santé, p. 13.
[4] Par exemple les résultats issus de l’enquête SILC : OSE (2020), Inequalities in access to healthcare in Belgium. Brussels : European Social Observatory.
[5] Les dernières conventions dento-mutualistes sont disponibles sur cette page de l’INAMI : https://www.inami.fgov.be/fr/professionnels/sante/dentistes/cout-remboursement/Pages/adhesion-accord-national-dento-mutualiste.aspx
[6] Cette sécurité est relative, puisqu’un certain nombre de soins dentaires ne sont pas remboursés. C’est le cas des implants, bridges, prothèses, dont le remboursement est très limité.
[7] AMI (2020), Volume d’activité ambulatoire selon le conventionnement.
[8] Solidaris (2019), Baromètre suppléments d’honoraires facturés en ambulatoire en 2016-2017.
[9] Le statut BIM permet de bénéficier d’un remboursement plus important des soins de santé. Les personnes BIM paient moins cher certains médicaments, les consultations et visites médicales. Et, en cas d’hospitalisation, la quotepart personnelle est moins importante.
[10] Nous utilisons principalement deux sources pour mesurer les services et les besoins de soins dentaires en Belgique : les données de l’INAMI, qui listent tous les dentistes de Belgique et fournissent plusieurs informations à leur sujet ; les données de Solidaris, qui renseignent à la fois l’offre des soins dentaires procurés par les dentistes, et les consultations dentaires auxquelles se sont rendus les patients. Les données portent sur les « contacts », définis comme une rencontre à une date donnée entre un dentiste et un patient (quand bien même plusieurs soins dentaires sont pratiqués par un dentiste sur un patient, l’ensemble ne compte que pour un seul « contact » s’ils sont dispensés le même jour). À cause de la crise sanitaire qui a bouleversé les pratiques en matière de soins de santé, nous avons dû choisir une autre année que 2020 pour les analyses. Pour des raisons de faisabilité, nous avons choisi les données de 2018. Nous disposons in fine d’une liste de 7 153 dentistes qui ont eu au moins un contact avec un patient en 2018, constituant notre base d’analyse. Concernant les patients, nous disposons d’informations sur les pratiques de soins de 3 145 667 affiliés de Solidaris, à partir desquels nous avons extrapolé les résultats à l’ensemble de la Belgique.
[11] Dans les quartiers les plus pauvres, 80 % des « contacts » avec les dentistes (voir la note de bas de page précédente pour la définition des « contacts ») sont au tarif conventionné, contre 40 % dans les quartiers les plus riches. Dans ce calcul, nous avons partitionné les contacts avec les dentistes partiellement/conventionnés selon que ceux-ci étaient réalisés au tarif conventionné ou non.
[12] Strale M., Feron P. (2017), L’emploi convenable au prisme des inégalités de mobilité, Observatoire belge des inégalités.
[13] Plus exactement : au niveau des quelque 20 000 secteurs statistiques qui permettent de décrire le territoire à une échelle plus fine que le découpage administratif en 589 communes.
[14] Le classement de la carte repose en réalité sur les distances potentielles que devraient parcourir les habitants de chaque quartier pour avoir accès à des soins dentaires conventionnés. Il faut bien sûr garder à l’esprit que ces distances sont théoriques. D’abord, le modèle ne prend en compte ni les différences locales de facilités de déplacement, ni même la longueur réelle des trajets, et le comportement qu’il prête à la population est extrêmement simplifié. Il est essentiel de souligner par ailleurs qu’un déficit de l’offre locale ne se traduit pas forcément, comme supposé dans le modèle, par un allongement des trajets réellement parcourus ; il peut aussi conduire une partie de la population à renoncer aux soins, ou à se tourner davantage vers des soins non conventionnés (pour cet aspect, nous renvoyons aux analyses suivantes de notre série d’articles). Autrement dit, si les distances modélisées permettent bien de mesurer les importantes variations géographiques de l’accessibilité aux soins, et de mettre en évidence des situations de pénuries locales, elles ne disent rien par contre sur les différentes pratiques induites par ces pénuries, étudiées quant à elles dans les articles suivants.
[15] Pour les communes du sud du Limbourg, les accessibilités sont très probablement ici surévaluées par la proximité du pôle liégeois (puisqu’il n’a pas été tenu compte ici de la barrière linguistique, pourtant très étanche comme l’indique la carte de la zone d’influence de la dentisterie liégeoise).
[16] Voir les pourcentages et les nombres d’adhésions et de refus à l’accord par arrondissement pour 2022 : https://www.inami.fgov.be/SiteCollectionDocuments/adhesion_accord_dento_mutualiste_tableau_arrondissement_2022_2023.xlsx